出生第5天即切除左上肺葉 已能自主呼吸 恢復良好
記者林有清∕花蓮報導
花蓮慈濟醫院7月中旬迎來一名「先天性肺部呼吸道畸形症」的寶寶小敬(化名),為解決新生兒呼吸窘迫問題,花蓮慈院兒童外科主任彭海祁與主治醫師楊筱惠聯手麻醉部團隊,在小敬出生後第5天就進行左上肺葉切除手術,讓他能夠脫離呼吸器,自主順利呼吸。
「先天性肺部呼吸道畸形」是指肺葉被類似囊泡樣的組織取代,而沒有正常的肺泡,無法進行氣體交換,甚至壓迫到縱膈腔造成心臟血管偏移,發生率大約是每2萬5千到3萬5千名新生兒中會出現1名,十分罕見。
兒童外科楊筱惠醫師表示,小敬媽媽產檢時未發現異常、生產過程順利,但小兒主治醫師張宇勳主任和照護小敬的醫護團隊十分警覺,發現孩子出生後呼吸喘情形,很快轉往新生兒加護病房做X光檢查,發現小敬左上肺葉有一些「囊泡」,判斷可能是「先天性肺部呼吸道畸形」,後續再幫他做電腦斷層,確定符合診斷。
根據先天性肺部呼吸道畸形嚴重程度差異,會有不同症狀,有些非常嚴重個案,當胎兒還在媽媽肚子裡,就呈現嚴重水腫,甚至出生後很快死亡,或者是喘到需要插管或裝葉克膜。所幸小敬呼吸喘情形未太嚴重,加上左下肺葉發育得很好,僅需要正壓呼吸器的輔助即可。
醫師楊筱惠指出,產檢發現而出生後無症狀的案例是否手術切除仍有爭議,但對於有症狀、呼吸喘的寶寶,則需將無正常功能肺葉切除;人體共有5片肺葉(左二、右三),由於觀察到小敬其他肺葉發育良好,經過醫療團隊和家屬討論,決定盡快動手術,盡早把生病的左上肺葉切除,對孩子日後呼吸能力影響也較小。
整個肺葉切除手術歷時約1個半小時,除開胸手術本身的難度,新生兒的麻醉也是較為棘手的部分,需要考慮到手術過程中孩子的體溫散失等問題。目前手術後已經過2個月的時間,小敬恢復狀況良好,回診時都十分有精神。


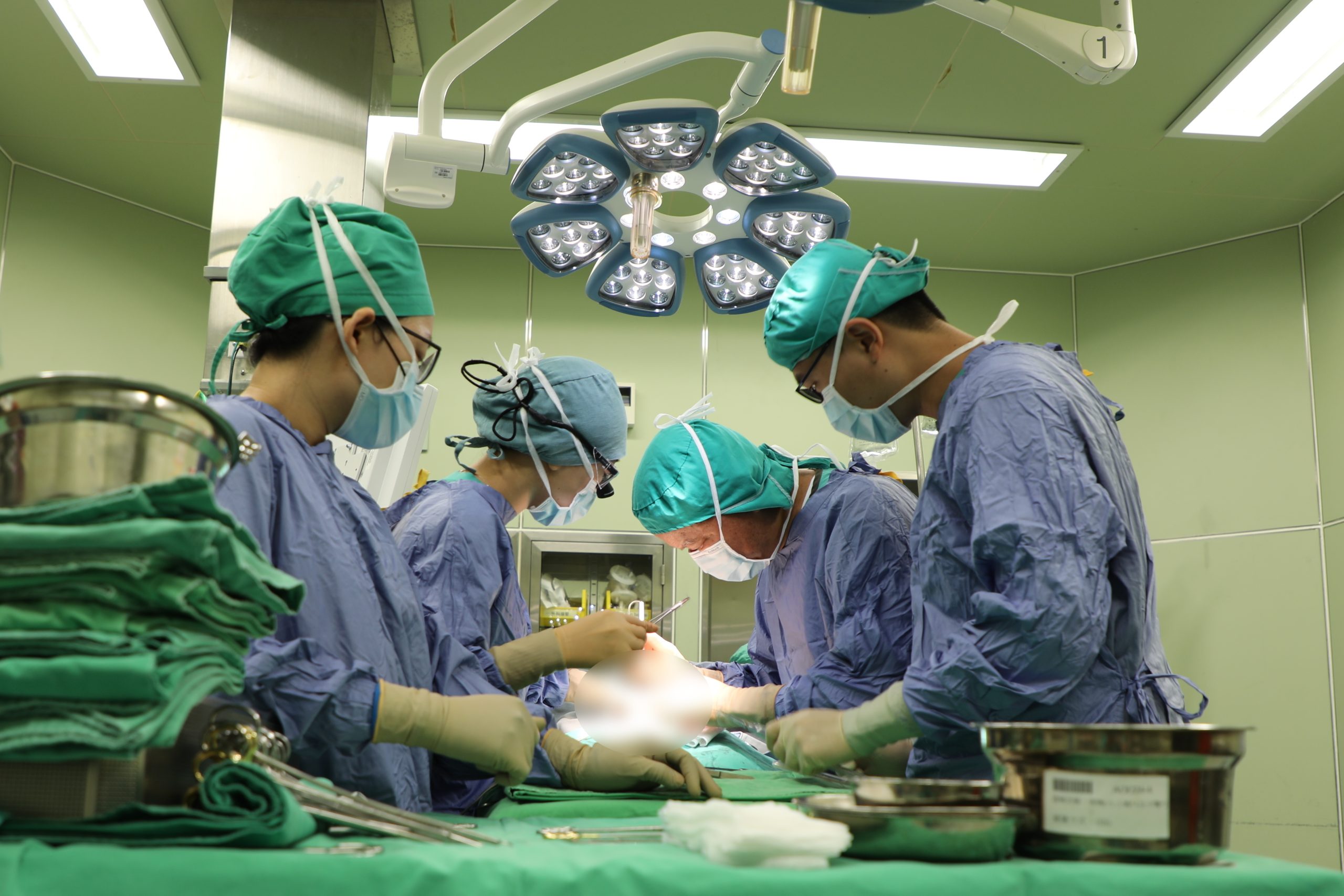 ▲兒童外科主任彭海祁和楊筱惠醫師合作為吳小妹開刀,進行「後矢狀正中切開肛門直腸成型術」。(圖/花蓮慈濟醫院提供)
▲兒童外科主任彭海祁和楊筱惠醫師合作為吳小妹開刀,進行「後矢狀正中切開肛門直腸成型術」。(圖/花蓮慈濟醫院提供)

