搜尋
共有:找到一項結果。
第 3 頁,共 11 頁
孕婦可以不打COVID-19疫苗嗎?
當然可以,你當然有選擇打或不打的權力,美國婦產科醫學會認為「病人做出任何選擇,打或不打,打哪種廠牌的決定,都應該被尊重」。英國婦產科醫學會也是有警語,「你可以選擇施打,當然也可以選擇有更多安全性資訊後再施打」。

餵母奶會降低停經後的亞臨床動脈粥狀硬化
2020年6月的婦科內分泌學期刊,刊登一篇來自希臘雅典大學的研究,發現餵哺母乳長達6個月的婦女比只有1-5個月的婦女有明顯較低的停經後總頸動脈內膜中膜厚度,有較低的亞臨床動脈粥狀硬化;而且沒有餵母奶的人發生致死性心血管意外是餵哺達24個月的2.5倍。推測可能的原因是泌乳素濃度上升,會刺激胰臟β細胞增生,降低日後罹患糖尿病的機會;同時,血中催產素具有降低自律神經系統對壓力的活性,而能進一步調整血壓。所以餵哺母乳有利於心血管的健康,而且餵越久效果越好。

Photo credit: https://www.medicalnewstoday.com/articles/318020
子宮肌腺症會引起不孕嗎?
約有三分之一子宮肌腺症患者和不孕症有關,2020年8月的受孕及不孕期刊(Fertility and Sterility)報導一則研究,發現子宮肌腺症以局部性的子宮肌腺(focal adenomyosis)較瀰漫性的子宮肌腺症(diffuse adenomyosis)更影響受孕。約有50%的局部性子宮肌腺症和原發性不孕症,高於次發性不孕症中子宮肌腺症的比例。

打了COVID-19疫苗可以同時打其他疫苗嗎?
原先會建議兩種疫苗施打間隔14天,但目前英國跟美國都已修正為可同時施打其他的疫苗不須間隔。惟須注意疫苗引起的副作用。換句話說,目前在台灣懷孕婦女可能會施打百日咳和流感疫苗是可以和COVID-19疫苗一起施打的。

病房介紹
- 病房走廊眺望『靜思堂』, 無聲而有言,述說著佛教精神與慈濟世界的真善美,共同實踐慈悲的真諦,發揚人類大愛的事蹟。
- 病房全面使用最新科技電動床,也為辛苦陪伴的家屬提供舒適的坐臥兩用椅,每間都有衛浴設備及電視 ,更規劃無障礙空間,滿足病人與家屬的需求,既開放又隱密的空間,看得到藍天白雲, 讓您有家的感覺。
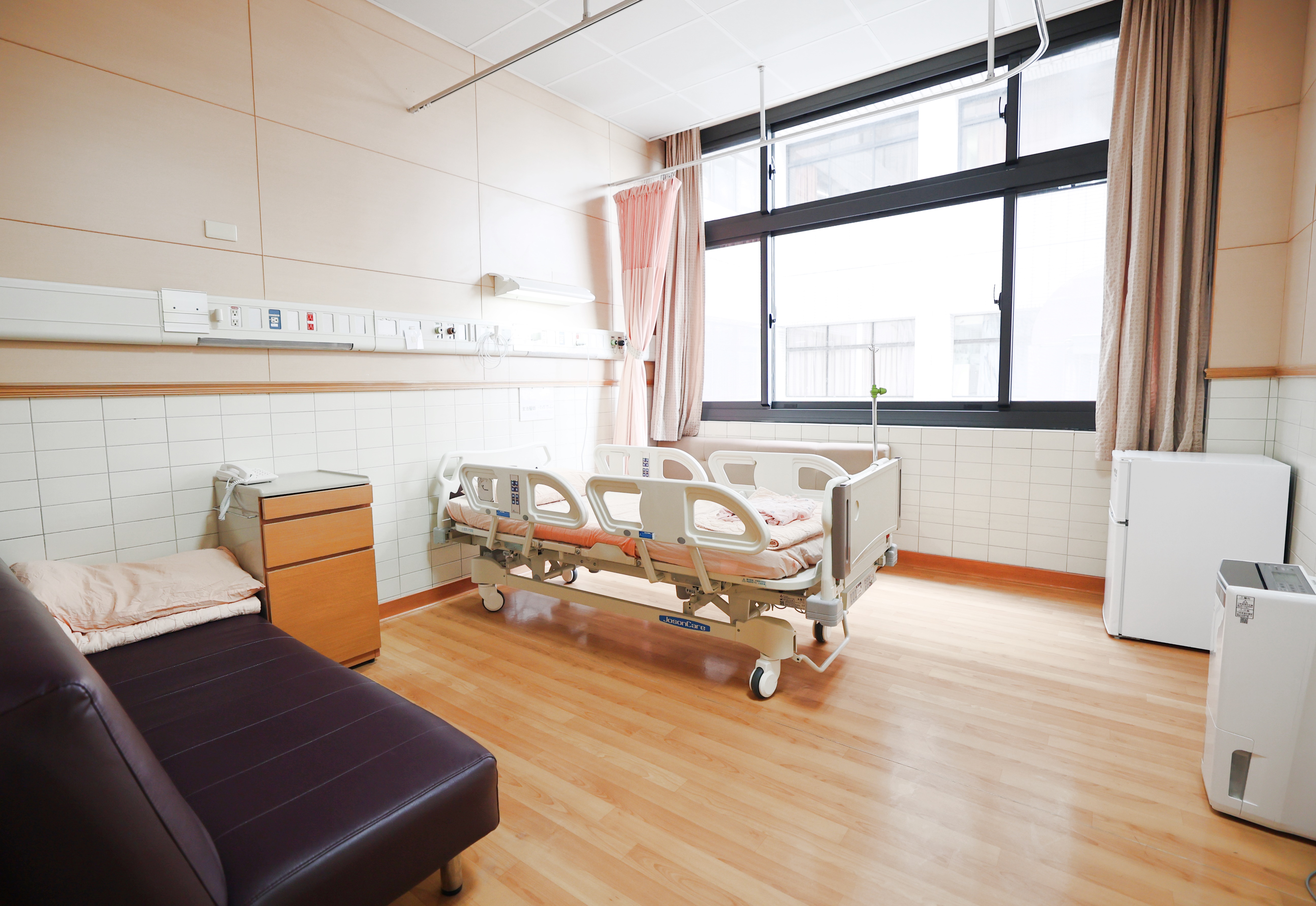
雙人病房

四人房

- 『陽光室』,寬敞明亮休憩角落,以供您品茗、讀書、與親友相聚,玻璃透進陽光,放鬆您的心情,並架設有網點配備,協助您解決掛心的公事。


卵巢癌治療健保給付新進展!
中央健康保險署於4月16日 「全民健康保險藥物給付項目及支付標準共同擬訂會議」: 首次開放納入給付 「卵巢癌標靶藥物 癌思停- AVASTIN (Bevacizumab)」藥品將給付 ,預估一年健保將支出4.6億元,預計2020年6月開始。適用條件為:
1. 「對含鉑藥物具感受性之復發性卵巢上皮細胞癌、輸卵管癌、或原發性腹膜癌」
2. 「持續性、復發性、或轉移性之子宮頸癌」
停經後婦女補充荷爾蒙並不提高乳癌的死亡率
過去大家普遍認為停經後婦女如果服用荷爾蒙會增加罹患乳癌的機會,但根據2020年6月國際癌症期刊報導,長島乳癌研究計畫中統計了1996和1997期間罹患乳癌前有1508位婦女持續服用荷爾蒙和1556位未曾服用荷爾蒙的婦女,追蹤16年,總共有915死亡,結果發現在被診斷乳癌之前有服用荷爾蒙的婦女,死亡率並沒有比未服用荷爾蒙的人高,反有少23%的總死亡率,其中因乳癌而死的少了31%,因心血管疾病而死的少43%。
.jpg)
Photo credit: https://www.thailandmedical.news/news/hormone-replacement-therapy-in-women-associated-with-lower-early-mortality
美國母胎醫學會針對子宮疤痕妊娠提出專家建議
隨著全球剖腹產率的提升,子宮疤痕妊娠近年也有增加的趨勢,至今婦產科醫師對這個疾病的來龍去脈還沒有清楚的共識。2020年6月美國母胎醫學會對子宮疤痕妊娠的發生、診斷、各種處置方式的利弊和再次懷孕的諮商的專家意見和風險提出建議和一系列的問答,可以幫助大家在面對子宮疤痕妊娠時有進一步的認識和有效的處置方式。
哺乳中婦女可以施打COVID-19疫苗嗎?
目前各個國家都修正為哺乳期可以施打COVID-19疫苗,無論是打AZ或是mRNA疫苗,都沒有發現疫苗的成分會存在母乳裡面,且疫苗也不含有SARS-CoV2病毒,所以建議打完之後可以持續哺餵母乳。而且目前的mRNA疫苗(Pfizer-BioNtech)有發表在JAMA跟AJOG期刊發現乳汁裡面有對抗SARS-CoV-2的抗體,或許對新生兒也有保護作用。

03/12媽媽教室因肺炎疫情取消
因新冠肺炎疫情尚未穩定,花蓮慈濟醫院婦產部將配合政府政策取消
原訂03/12舉行的媽媽教室取消,
請媽咪們出入醫院、公眾場所人多的地方務必戴口罩、勤洗手!

服用荷爾蒙會影響乳房攝影的判讀嗎?
乳房攝影中乳房密度增加(75%)的人一般被認為罹患乳癌的機會會比沒有增加(5%)的人多4到6倍,而服用荷爾蒙的人又經常有乳房密度增加的情況;乳癌研究及處置期刊(Breast Cancer Research and Treatment),回顧2002到2019年期間的研究,發現服用的荷爾蒙型式中以含有「雌激素」和「黃體素」的方式比單純只用「雌激素」有較高增加密度的機會,這可以解釋更年期荷爾蒙療法中為何加上「黃體素」後乳癌機會增加。

Photo credit: https://www.statnews.com/2019/08/29/hormone-therapy-breast-cancer-risk/
卵巢癌口服標靶藥,預計11月將納健保給付?
健保署宣布首次納入可治療三陰性乳癌及卵巢癌的口服標靶藥PARP抑制劑(Olaparib),預計11月生效。口服標靶藥目前以作為卵巢癌治療後維持性療法(maintenance therapy)的第一線用藥,每人平均每年要費近233萬元。口服標靶藥針對具有BRCA基因突變和同源基因修復缺失(homologous-recombination deficiency,HRD)者具有很好的治療效果。

「婦產知識家」來囉!
為了增加大家對婦女疾病的認識,我們推出「婦產科知識家」!
每週都會在我們的官網的「衛教專區」上提供簡單易懂的醫學新知
涵蓋婦科、
文章內容皆由本部婦產科醫師們撰寫,

大豆異黃酮有助於停經後婦女的骨質密度
長久以來大家都認為大豆異黃酮因為雌激素的結構相似,應該也具有增加骨質密度的作用。但對大豆異黃酮的用量和安全性卻沒有共識,2020年6月國際骨質疏鬆期刊(Osteoporosis International)表示大豆異黃酮中金雀黃酮(genistein) 每日量54 mg或骨黃酮(ipriflavone) 每日量600 mg將有助提高骨質密度,可作為停經婦女選用大豆異黃酮參考。至於大豆異黃酮的來源無論是來自合成或天然食物都具有同樣的效果。
/SoybeanproductsDianeLabombarbeGettyImages-d09eb71ad1eb4a39b73bffe0dabc4efb.jpg)
Photo credit: https://www.verywellhealth.com/isoflavones-benefits-side-effects-dosage-and-interactions-4687017






